老師所教的原位癌治療
對一個醫師的訓練過程,在各科實習的歲月(現在改為PGY:畢業後一般醫學訓練),是建立對於各種科別基礎知識的重要過程。選擇專科訓練後,就全心全意學習該專科的知識及技能,這時候老師教給你什麼樣的知識跟技術,會對未來執業過程產生深遠的影響。有些醫師的知識跟技術就是這些老師給予,並且在此停滯,後續沒有太多的改變。有些持續進修及進步,為病患提供最先進的醫療。
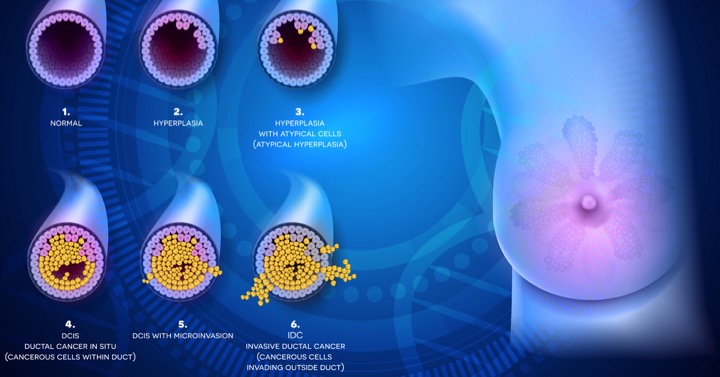
乳房乳管原位癌(DCIS),基本上就是癌細胞還在乳管裡面,沒有穿出乳管,在診斷當下沒有轉移的風險,理論上並不會造成生命的危害。但是未來可會轉成侵襲性乳癌,就會造成生命減損的風險,因此當乳房腫瘤切片發現有原位癌時,都還是會建議接受手術等治療。
當年還在醫學中心受訓的時候,當有病患罹患原位癌時,都是患側全部乳房切除,並且同時進行前哨淋巴結切片。原位癌理論上不會有轉移,但是為什麼還進行淋巴結切片呢?當年老師的理由是,有部分的原位癌在病理正式報告出來時,會發現同時合併有侵襲性的乳癌,這樣病人可以少開一次手術。
隨著時間的演進,我們對於疾病有更深入的認識,我們對於乳房原位癌的治療也因此有所改變。根據腫瘤大小及病理特性,可以考慮進行乳房保留手術,後續再依照風險選擇性進行放射線治療,或者是接受全乳切除手術。相較過往,有部分的病人是可以保留乳房,不會因為原位癌而成為"少奶奶"。
5%的病人合併侵襲性乳癌
雖然現在的治療指引,建議原位癌可以不用做前哨淋巴結切片,但是許多醫師仍然會建議病人接受這樣的手術?第一,指引是個大方向,不是一個不可以違背的憲法,許多醫療行為都還是要因地因時制宜。第二,指引給出一個建議,但是根據指引治療病人,寫出指引的人不需要對病人負責,而是天天面對那個病人的醫師要負責。因此不同的醫師,可能會根據自身經驗,以及病人狀況,給予病人最合適的建議。
現在我們對於乳房腫瘤的切片,多數是用粗針來進行,這樣有足夠的組織,可讓我們知道,如果是惡性細胞,這些細胞的生物特徵,會比細針來的豐富,也比切除整個腫瘤帶來的傷害少(包含外觀)。粗針切片病理報告,可以讓臨床醫師知道,哪些病人需要先開刀移除腫瘤,哪些病患需要先進行化療或是標靶治療。
粗針切片畢竟還是部分取樣,目前大多是對腫瘤進行4-6次的穿刺。既然是取樣,如果一個腫瘤只有一小部分是惡性細胞,就有可能剛好沒有取樣到,因此在有些病人會需要進行第二次取樣,如果還是取到良性細胞,但是影像檢查高度懷疑是惡性腫瘤,還是會建議病人直接切除腫瘤。
約有5%的病人,在粗針切片下發現有乳房原位癌,但是在經過手術切除腫瘤後,發現是侵襲性乳癌合併原位癌。如果在手術當下沒有進行淋巴結切片,這些病人就要再找時間進行前哨淋巴結切片。等於是需要進行兩次手術。有不少醫師會認為,雖然5%不算多,但也不是極低的發生機率,因此還是會在原位癌手術順便進行淋巴結切片。
如果在手術中進行前哨淋巴結切片,是屬於幸運沒有惡性腫瘤的病人,未來還是有可能在同側乳房的不同地方發現惡性乳癌,這時候理論上要進行前哨淋巴結切片,確認是否有局部轉移的狀況。但是可能因為前次手術,可能導致淋巴液的循環改變,而使得前哨淋巴結切片的準確度可能改變,這可能也是為何治療指引及有些醫師不會同時進行原位癌腫瘤切除及前哨淋巴結切片手術。
乳腺原位癌如何治療
手術過後,如果是全乳房切除手術,並不需要接受放射線治療,部分切除的病人,則要根據風險考慮是否要接受放射線治療。同時要考慮是否要服用賀爾蒙藥物5年,來降低未來復發或是其他乳房組織產生乳癌的風險。
萬一手術後不幸,發現是那5%乳房原位癌合併乳癌的患者,那就要回到原始的乳癌治療原則,根據不同的乳癌類型,給予不同的治療方式(化療、標靶藥物、賀爾蒙藥物),同時要進一步檢查是否有遠處轉移的狀況。